ABSTRAKT
Transplantácia krvotvorných kmeňových buniek (KKB) je život zachraňujúci úkon pre pacientov so zlyhaním kostnej drene, malígnymi ochoreniami krvotvorných buniek, dedičnými i získanými poruchami imunity. V dôsledku nedostatku vhodných HLA-identických darcov kostnej drene stále vzrastá frekvencia použitia kmeňových buniek získaných z pupočníkovej krvi. Tolerancia nezhody v HLA antigénoch je oveľa vyššia v prípade transplantácie buniek pupočníkovej krvi. Pravdepodobnosť podstúpenia transplantácie krvotvorných kmeňových buniek je závislá na veku, pohlaví a rase. Incidencia ochorení liečených transplantáciou KKB rapídne vzrastá po štyridsiatom roku života a je vyššia u mužov ako u žien (1). Nietfeld a spolupracovníci (1) odhadli pravdepodobnosť podstúpenia autológnej alebo alogénnej transplantácie krvotvorných kmeňových buniek počas života v rozmedzí od 1:100 (?0.98%) do 1:400 (?0,23%).
Transplantácia krvotvorných kmeňových buniek (KKB) získaných z kostnej drene, periférnej krvi alebo pupočníkovej krvi je efektívnou liečebnou terapiou mnohých malígnych aj nemalígnych ochorení. Pupočníková krv sa používa ako alternatívny zdroj kmeňových buniek v terapii genetických, hematologických, metabolických a onkologických ochorení (2), najmä u pacientov, pre ktorých nebol nájdený vhodný darca. Voľba medzi autológnou alebo alogénnou transplantáciou KKB je závislá na type ochorenia a na plánovanej liečebnej stratégii. Alogénna transplantácia je preferovaná, ak je požadovaná imunitná reakcia štepu proti nádorovým bunkám (tzv. GvL efekt), ak je potrebné korigovať dedičné poškodenie kostnej drene, prípadne ak nedošlo k prihojeniu autológneho štepu (1). V týchto prípadoch je potrebné nájsť vhodného darcu, v ideálnom prípade HLA-identického príbuzného, čím sa zvyšuje pravdepodobnosť úspešného prihojenia transplantátu a minimalizuje sa riziko potenciálne smrteľnej reakcie štepu proti hostiteľovi (anglicky graft-versus-host disease).
Pravdepodobnosť nájdenia HLA-identického príbuzného darcu je 25% - 33% (3,4). Ďalšou alternatívou je nájdenie HLA-identického transplantátu od nepríbuzného darcu alebo transplantátu s minimálnou nezhodou v HLA antigénoch od nepríbuzného darcu. Darcom takýchto buniek môžu byť zdraví dospelí dobrovoľníci (registrovaných je viac ako 10 miliónov darcov), alebo predtým zozbierané a uskladnené kmeňové bunky pupočníkovej krvi dostupné vo verejných registroch. V niektorých centrách sú preferované práve transplantácie krvotvorných kmeňových buniek z pupočníkovej krvi najmä u detí, ktorým nebol nájdený HLA-identický príbuzný (5). Aj napriek existencii týchto alternatívnych zdrojov transplantátov, viac ako tretina pacientov nemá vhodného darcu kmeňových buniek (1).
Bolo dokázané, že pupočníková krv obsahuje dostatočné množstvo krvotvorných kmeňových buniek pre nepríbuzenskú HLA-identickú alebo čiastočne HLA-neidentickú transplantáciu. Jednoročné prežitie po HLA-identickej príbuzenskej transplantácii kmeňových buniek pupočníkovej krvi je 75%-90% a u nepríbuzenskej transplantácii 40%-80% (1). Hlavnou limitáciou transplantácie kmeňových buniek z pupočníkovej krvi pre dospelého jedinca je nízky počet buniek v odobratej pupočníkovej krvi a z toho vyplývajúce oneskorené prihojenie štepu.
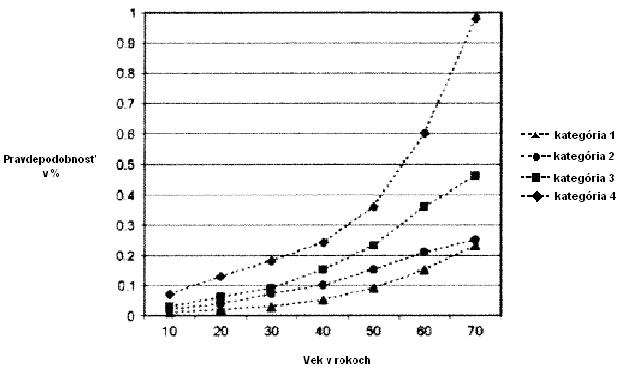
Pravdepodobnosť podstúpenia transplantácie KKB je závislá na veku, pohlaví a rase. Incidencia ochorení liečených transplantáciou KKB rapídne vzrastá po štyridsiatom roku života a je vyššia u mužov v porovnaní so ženami (1). Nietfeld a spolupracovníci (1) sa zaoberali odhadom pravdepodobností podstúpenia transplantácie KKB v americkej populácii. Údaje o pacientoch a incidencii ochorení bežne liečených transplantáciou KKB získali autori z databázy Centra pre medzinárodný výskum transplantácií krvi a kostnej drene (Center for International Blood and Marrow Transplant Research), z európskeho prieskumu, ktorý každoročne organizuje Európska skupina pre transplantácie krvi a kostnej drene (European Group for Blood and Marrow Transplantation) a z amerického Národného onkologického inštitútu (U.S. National Cancer Institute). Pacientov (získaných od roku 2001 do roku 2003) rozdelili podľa veku do jednotlivých dekád (s maximálnym vekom sedemdesiat rokov), podľa rasy (belosi, afroameričania, iní), podľa pohlavia a podľa typu ochorenia. Pravdepodobnosť podstúpenia transplantácie KKB rozdelili do štyroch rôznych kategórií:
1. autológna transplantácia krvotvorných kmeňových buniek;
2.alogénna transplantácia krvotvorných kmeňových buniek s dostupnosťou univerzálneho darcu (predpoklad neobmedzenej dostupnosti HLA-identického darcu);
3. autológna alebo alogénna transplantácia krvotvorných kmeňových buniek s dostupnosťou univerzálneho darcu (v dôsledku nedostupnosti vhodného alogénneho štepu je transplantovaný autológny štep, aj v prípade ochorení – napr. leukémie, u ktorých je preferovaná alogénna transplantácia krvotvorných kmeňových buniek);
4. autológna alebo alogénna transplantácia krvotvorných kmeňových buniek s dostupnosťou univerzálneho darcu a s rozšírenou indikačnou skupinou pre transplantáciu (za predpokladu, že 50% pacientov s malignitou, ktorá je liečiteľná KKB, podstúpi transplantáciu).
V každej kategórii boli štatisticky spracované priemerné ročné incidencie transplantácií KKB v jednotlivých vekových skupinách. Pravdepodobnosť podstúpenia transplantácie KKB bola hodnotená ako kumulatívna incidencia v každej kategórii. Odhad kumulatívnej incidencie bral do úvahy v každej vekovej skupine riziko smrti v prípade absencie transplantácie KKB, ako aj celkovú pravdepodobnosť existencie jedinca v danom veku. Tieto pravdepodobnosti boli odhadnuté aj v podskupinách rozdelených podľa pohlavia a rasy.
Výsledky Nietfelda a spolupracovníkov (1) odhadujú pravdepodobnosť podstúpenia transplantácie KKB počas života v rozmedzí od 1:100 (?0.98%) do 1:400 (?0,23%). Táto pravdepodobnosť je mnohonásobne vyššia v porovnaní s odhadmi v predošlých štúdiách hovoriacich o rozmedzí 1:2700 (?0,037%) až 1:200000 (?0,0005%) (7,8). Distribúcia transplantácií KKB je rozdielna medzi pohlaviami aj rasami. Častejšie podstupujú transplantáciu KKB muži v porovnaní so ženami a belosi v porovnaní s afroameričanmi. Pravdepodobnosť podstúpenia transplantácie KKB je zvýšená v 5.-7. dekáde života (graf 1.) v porovnaní s 1.-3. dekádou u oboch pohlaví a rás. Incidencia ochorení liečených transplantáciou KKB rapídne vzrastá po štyridsiatom roku života. Vyšší počet transplantácií krvotvorných kmeňových buniek u mužov súvisí najmä s rozdielmi medzi pohlaviami, ktoré sú zodpovedné za incidenciu určitých ochorení v 5.-7. dekáde života. Ak neexistujú žiadne limitácie v dostupnosti vhodných štepov, počet alogénnych transplantácií (2. kategória) prevyšuje počet autológnych transplantácií (1. kategória).
Dve najčastejšie indikácie na autológnu transplantáciu KKB (kategória 1) u detí sú neuroblastóm a tumory centrálneho nervového systému, zatiaľ čo u dospelých sú to mnohopočetný myelóm a lymfómy. Najčastejšou indikáciou pre alogénnu transplantáciu KKB (2. a 3. kategória) je u detí aj dospelých leukémia. Ak sa indikácie pre transplantáciu KKB rozšíria aj na pacientov s malignitami, ktoré sú potenciálne liečiteľné KKB (kategória 4), najčastejšou indikáciou u detí sú leukémie a u dospelých lymfómy. Ak sa indikácie pre autológnu transplantáciu krvotvorných kmeňových buniek (1. kategória) nezmenia počas nasledujúcich sedemdesiatich rokov, pravdepodobnosť podstúpenia tohto zákroku je 1:400 (0,25%). Pokrok v transplantačných technológiách však môže rozšíriť indikačné skupiny, no na druhej strane vývoj v oblasti farmaceutického priemyslu môže nahradiť transplantáciu KKB v terapii niektorých ochorení, čo môže vyššie spomenutú pravdepodobnosť podstúpenia autológnej transplantácie KKB zmeniť.
Pravdepodobnosť podstúpenia alogénnej transplantácie KKB je 1:200 (2. a 3. kategória). Táto pravdepodobnosť je do značnej miery špekulatívna, pretože predpokladá dostupnosť univerzálneho darcu. V 4. kategórii odhadli Nietfeld a spolupracovníci (1) pravdepodobnosť podstúpenia autológnej alebo alogénnej transplantácie KKB na takmer 1:100 (?0.98%), nakoľko predpokladali viaceré zmeny v súčasnej terapeutickej praxi, ktoré by viedli k rozšíreniu použitia KKB aj pre pacientov s malígnymi ochoreniami (transplantovaných by bolo 50% týchto pacientov), ktoré nie sú dnes jednoznačnou indikáciou na transplantáciu KKB. V súčasnosti iba približne 17% pacientov s diagnózou potenciálne liečiteľnou transplantáciou krvotvornými kmeňových buniek, aj transplantáciu podstúpi.
Záverom je možné konštatovať relatívne vysokú pravdepodobnosť (?0.98% až ?0,23%) podstúpenia transplantácie krvotvorných kmeňových buniek v porovnaní s odhadmi v predošlých štúdiách (?0,037% až ?0,0005%) (7,8). Zvýšenie počtu dobrovoľných darcov a odobratých jednotiek pupočníkovej krvi ako aj invencia nových terapeutických stratégií, ktoré by odstránili problém nezhody v HLA antigénoch darcu a príjemcu, by mohli minimalizovať problém nedostupnosti vhodného darcu. V záujme zvýšenia percenta pacientov podstupujúcich transplantáciu KKB a v zmysle rozšírenia indikačných skupín pre transplantáciu KKB je mimoriadne dôležité plánované rozširovanie darcovských registrov a bánk pupočníkovej krvi, ako aj ústretovosť zdravotných poisťovní.
Graf /obrazok: Pravdepodobnosť podstúpenia transplantácie KKB. Pravdepodobnosť rapídne vzrastá po štyridsiatom roku života vo všetkých štyroch kategóriách (definícia 1.- 4. kategórie je popísaná v texte). Podľa Nietfeld a spol., 2008
MUDr. Filip Schmidt
Zdroje:
1.Nietfeld JJ; Pasquini MC; Logan BR; Verter F; Horowitz MM. Lifetime Probabilities of Hematopoetic Stem Cell Transplantation in the U.S. Biology of Blood and Marrow Transplantation 2008; 14: 316-322.
2.Cairo SC; Kurtzberg J; Lubin BH; Shearer WT. Cord Blood Banking for Potentional Future Transplantation. Pediatrics 2007; 119: 165-170.
3.Karanes C; Confer D; Walker T; Askren A; Keller C. Unrelated donor stem cell transplantation: the role of the National Marrow Donor Program. Oncology 2003; 17: 1036-1068.
4.Woods WG; Neudorf S; Gold S, et al. A comparison of allogenic bone marrow transplantation, autologous bone marrow transplantation, and agressive chemotherapy in children with acute myeloid leukemia in remission. Blood 2001; 97: 56-62.
5.Brunstein CG; Wagner JE. Umbilical cord blood transplantation and banking. Annu Rev Med 2006; 57: 403-417.
6.Gluckman E; Broxmeyer HA; Auerbach AD; et al. Hematopoietic reconstitution in a patient with Fanconi´s anemia by means of umbilical-cord blood from an HLA-identical sibling. N Engl J Med 1989; 321: 1174-1178.
7.Annas GJ. Waste and longing – the legal status of placental blood banking. N Engl J Med 1999; 340: 1521-1524.
8.Kline RM;. Whose blood is it, anyway? Sci Am 2001; 284: 42-49.





 Facebook
Facebook